ام اس یک بیماری التهابی مرتبط با سیستم عصبی مرکزی است که علت و علائم متفاوتی دارد. از راه های درمان بیماری ام اس دارو درمانی و فیزیوتراپی است که مشورت با بهترین متخصص مغز و اعصاب به شما کمک میکند تا بهترین روش درمانی را انتخاب کنید.

- 1) بیماری ام اس چیست؟
- 2) علت بیماری ام اس (MS) در مردان و زنان چیست؟
- 3) عوامل و دلایل ابتلا به ام اس
- 4) علائم بیماری ام اس در مردان و زنان چیست؟
- 5) شروع سن بیماری ام اس
- 6) انواع دورههای ام اس (ms)
- 7) تشخیص بیماری ام اس چگونه است؟
- 8) راه درمان قطعی ام اس (ms) چیست؟
- 9) دارو های ام اس
- 10) فیزیوتراپی بیماران ام اس
- 11) مراقبتهای جانبی
- 12) راه های پیشگیری از بیماری ام اس
- 13) دکتر رخصتیزدی، متخصص بیماری ام اس در تهران
بیماری ام اس چیست؟
تصلب بافت چندگانه یا ام اس یک بیماری طولانی مدت است که میتواند بر مغز، نخاع و اعصاب بینایی چشمها تاثیر بگذارد. بیماری ام اس باعث مشکلاتی در بینایی، تعادل، کنترل عضلات و سایر عملکردهای بدن میگردد.
تاثیرات آن اغلب برای هر شخص مبتلا به بیماری متفاوت است. برخی افراد دارای علائم خفیفی هستند و نیازی به درمان ندارند. سایر افراد در انجام امور روزمره مشکل پیدا میکنند.
بیماری ام اس ام اس چگونه بوجود میاد؟
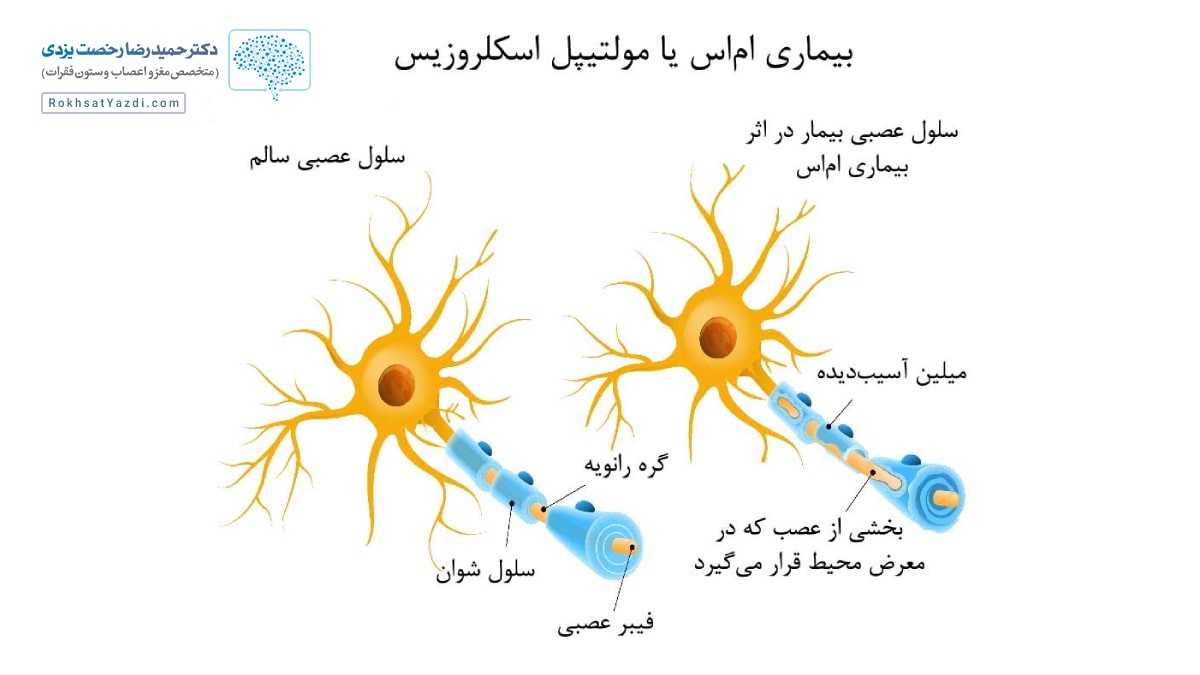
ام اس یک بیماری التهابی مزمن در سیستم عصبی مرکزی (مغز و نخاع) است و زمانی رخ میدهد که سیستم ایمنی بدن به مواد چربی به نام میلین که برای محافظت از رشتههای عصبی دور آنها میپیچند، حمله میکنند. اعصاب بدون پوسته بیرونی آسیب میبینند و ممکن است بافت اسکار شکل بگیرد.
آسیب بدین معنی است که مغز نمیتواند سیگنالها را بطور مناسب در بدن ارسال کند. همچنین اعصاب آنطور که باید برای حرکت و احساسات کمک نمیکنند.
چه افرادی ام اس می گیرند؟
هر فردی میتواند دچار بیماری ام اس شود، اما احتمال ابتلا به آن در زنان دو برابر بیشتر است و معمولا بین 15 تا 60 سالگی تشخیص داده میشود. احتمال ابتلا به ام اس در صورتی که سابقه خانوادگی ابتلا به این بیماری یا سایر اختلالات خود ایمنی وجود داشته باشد، بالاتر است.
داشتن سابقه مونونوکلئوز و سیگاری بودن نیز خطر ابتلا به ام اس را افزایش میدهد .
چگونه بفهمیم ام اس داریم یا نه؟
علائم ام اس در مراحل اولیه میتوانند بطور مکرر ظاهر و برطرف شوند؛ ممکن است در یک دوره زمانی یک علامت داشته باشید و سپس به مدت چند ماه یا حتی چند سال هیچ علائمی نداشته باشید.
ام اس میتواند تاثیر بدی بر زندگی داشته باشد مگر اینکه بطور زود هنگام تشخیص داده شده و درمان شود.
علت بیماری ام اس (MS) در مردان و زنان چیست؟
پزشکان دقیق نمیدانند که چه عاملی باعث ام اس میشود، اما عوامل زیادی وجود دارند که به نظر موجب افزایش احتمال ابتلا به بیماری میشوند.
برخی علت بیماری ام اس عبارتند از:
- افرادی که دارای برخی ژنها هستند ممکن است بیشتر مستعد ابتلا به این بیماری باشند.
- سیگار کشیدن نیز میتواند خطر آن را افزایش دهد.
- برخی افراد ممکن است بعد از ابتلا به یک عفونت ویروسی مانند ویروس اپشتینبار یا هرپس ویروس انسانی 6 که باعث میشود سیستم ایمنی بدن نتواند بطور طبیعی کار کند، دچار ام اس شوند. عفونت ممکن است موجب تحریک بیماری یا برگشت آن شود. دانشمندان در حال مطالعه بر روی رابطهی بین ویروسها و ام اس هستند، اما هنوز پاسخ واضحی نیافتهاند.
- برخی مطالعات نشان میدهند که ویتامین D که از نور خورشید دریافت میشود، موجب تقویت سیستم ایمنی بدن شده و از ابتلا به ام اس جلوگیری میکند. برخی افرادی که بیشتر مستعد ابتلا به بیماری هستند در صورتی که به نواحی آفتابی بروند، احتمالا کمتر در معرض خطر خواهند بود.
عوامل و دلایل ابتلا به ام اس
برخی عوامل و دلایل ابتلا به ام اس که خطر ابتلا به بیماری را افزایش میدهند شامل موارد زیر است:
- سن
- جنسیت
- سابقه خانوادگی

سن
شروع بیماری در 70 درصد از بیماران در سنین بین 20 تا 50 سالگی و متوسط آن 30 سالگی است. این بیماری همچنین هم در افراد جوان و هم افراد مسن رخ میدهد. در موارد نادر قبل از 15 سالگی یا بعد از 60 سالگی نیز مشاهده شده است.
جنسیت
ام اس در زنان حدود 2.5 برابر بیشتر شایع است. شکاف جنسیتی در میان افرادی که در جوانی دچار ام اس میشوند بیشتر است. هرچند برخی مطالعات نشان میدهد که مردان در اثر بیماری بیشتر ناتوان میشوند.
سابقه خانوادگی
ابتلا به بیماری ممکن است برخی افراد را بیشتر مستعد ابتلا به آن کند، هر چند برای شخصی که تمام عوامل ژنتیکی که در ام اس نقش دارند را به ارث برده باشد، خطر ابتلا به آن تنها حدود 2 تا 4 درصد است.
برخی مطالعات نشان میدهند که اعضای خانوادهای که دچار ام اس هستند احتمالا در یک سن مشخص دچار بیماری میشوند. با این حال سابقه خانوادگی پیشبینی نمیکند که آیا یک عضو خانواده به همان شدت دچار بیماری میشود یا خیر.
علائم بیماری ام اس در مردان و زنان چیست؟
علائم بیماری ام اس در مردان و زنان عبارتند از:
- مشکل در راه رفتن
- احساس خستگی
- ضعف یا گرفتگی عضلانی
- تاری دید یا دوبینی چشم
- بیحسی و مور مور شدن
- مشکلات جنسی
- کنترل ضعیف مثانه یا روده
- درد
- افسردگی
- مشکل در تمرکز یا یادآوری

شروع سن بیماری ام اس
اولین علائم ام اس اغلب در سنین 20 تا 40 سالگی بروز پیدا میکنند. بیشتر افراد مبتلا به ام اس دچار حملاتی میشوند که مرحله عود بیماری نامیده میشود که طی آن شرایط بطور چشمگیری بدتر میشود. پس از این حملات معمولا دوره بهبودی است و علائم بهبود مییابند. برای سایر افراد، بیماری در طول زمان بدتر میشود.
انواع دورههای ام اس (ms)
ام اس اغلب بصورت یکی از سه دوره بالینی رخ میدهد که هر یک ممکن است خفیف، متوسط یا شدید باشند. این دورهها عبارتند از:
- عود کننده – فروکش کننده (RRMS)
- پیشرونده – اولیه (PPMS)
- پیشرونده – ثانویه (SPMS)
بیماری ام اس عود کننده – فروکش کننده (RRMS)
خصوصیت نوع ام اس عود کننده – فروکش کننده بهبودی نسبی یا کامل بعد از حملات است. این حالت شایعترین نوع ام اس میباشد و 70 تا 75 درصد از بیماران مبتلا به ام اس در ابتدا مبتلا به دوره عود کننده – فروکش کننده میشوند.
بیماری ام اس پیشرونده – اولیه (PPMS)
این نوع بیماری یک دوره پیشرونده از زمان آغاز است. علائم معمولا برطرف نمیشوند. 15 درصد از افراد مبتلا به ام اس دچار نوع پیشرونده – اولیه هستند، هرچند تشخیص معمولا باید بعد از زمانی که فرد برای یک دوره زمانی با ناتوانی پیشرونده زندگی کرده اما حملات حادی را تجربه نکرده است، انجام شود.
بیماری ام اس پیشرونده – ثانویه (SPMS)
ام اس پیشرونده – ثانویه در واقع دوره عود کننده – فروکش کنندهای است که بطور ثابتی پیشرونده میشود. در این حالت حملات و بهبودهای نسبی بطور مکرر رخ میدهند. از بین ۷۰ تا ۷۵ درصد از افرادی که دچار بیماری نوع عود کننده- فروکش کننده میشوند، بیشتر از ۵۰ درصد ظرف ۱۰ سال و ۹۰ درصد ظرف ۲۵ سال دچار نوع پیشرونده- ثانویه میشوند.
تشخیص بیماری ام اس چگونه است؟
تشخیص بیماری ام اس میتواند دشوار باشد، زیرا علائم آن میتواند شبیه به بسیاری از اختلالات دیگر باشد. در صورتی که مبتلا به آن باشید، باید به متخصصی مراجعه کنید که مغز و سیستم عصبی را درمان میکند و متخصص مغز و اعصاب نام دارد. وی سابقه پزشکی شما را بررسی کرده و علائم کلیدی آسیب عصبی در مغز، نخاع و اعصاب بینایی را کنترل می کند.
هیچ آزمایش مشخصی وجود ندارد که بتواند ابتلا به ام اس را تایید کند. پزشک از چندین آزمایش برای معاینه شما استفاده خواهد کرد که شامل موارد زیر هستند:
- آزمایشهای خون برای کنترل بیماریهایی که باعث علائم مشابه میشوند، مانند بیماری لایم و ایدز
- تعادل، هماهنگی، بینایی و سایر عملکردهای خود را کنترل کنید تا متوجه شوید که اعصابتان چگونه عمل میکنند.
- آزمایشی که تصاویری دقیق از ساختارهای داخل بدن تهیه میکند که ام آر آی نام دارد.
- تجزیه و تحلیل مایعی که نقش ضربهگیر را در مغز و نخاع دارد و مایع مغزی نخاعی نامیده میشود. افراد مبتلا به ام اس معمولا دارای پروتئینهای خاصی در مایع مغزی نخاعی خود هستند.
- آزمایشهایی به نام پتانسیل برانگیخته که فعالیت الکتریکی مغز را اندازه میگیرد.
راه درمان قطعی ام اس (ms) چیست؟
در حال حاضر هیچ درمان قطعی برای ام اس وجود ندارد، اما برخی درمانها میتوانند موجب بهبود وضعیت بیمار شده و باعث شوند که بدن بطور مناسب عمل کند. برخی راه های درمان بیماری ام اس شامل استفاده از دارو و مراجعه به مراکز فیزیوتراپی است.

دارو های ام اس
پزشک میتواند داروهایی را تجویز کند که ممکن است دوره بیماری را کاهش دهند، از حملات پیشگیری کرده یا آنها را درمان کنند، علائم را تسکین دهند یا به کنترل استرسی که میتواند همراه با بیماری باشد کمک کنند.
دارو های ام اس که ممکن است روند بیماری را کند کنند یا به درمان آسیب عصبی کمک کنند عبارتند از:
- اینترفرون بتا (Avonex ،Betaseron و Rebif)
- کوپلیمر-1 (Copaxone)
- داکلیزوماب (Zinbryta)
- دالفامپریدین (Ampyra)
- دیمتیل فومارات (Tecfidera)
- ناتالیزوماب (Tysabri)
- میتوکسانترون (Novantrone)
- اوکرلیزوماب (Ocrevus)
- تری فلونومید (Aubagio)
ممکن است پزشک برای کوتاهتر کردن و کاهش شدت حملات ام اس استروئید تجویز کند. همچنین میتوان داروهای دیگری مانند شل کنندههای عضلانی، آرام بخش یا سم بوتولینوم (بوتاکس) را برای تسکین اسپاسمهای عضلانی و درمان برخی علائم دیگر امتحان کرد.
داروی اینترفرون
اینترفرونها و گلاتیرامر استات، مجموعا به عنوان «عوامل تغییر دهنده بیماری» شناخته میشوند، این عوامل تمایل دارند که به جای اثر گذاشتن بر روی علائم کنونی، دوره بیماری را تغییر دهند.
اینترفرونها به کلاسی از پیامرسانهای شیمیایی در بدن به نام ایکوسانوئیدها و سیتوکینها تعلق دارند که به تنظیم عملکرد سیستم ایمنی کمک میکنند (برخی از اینها تورم را افزایش داده و برخی آن را سرکوب میکنند).
اینترفرونها، که به کلاس سیتوکین از مواد شیمیایی تعلق دارند، عمدتا دارای فعالیتهای ضد ویروسی بوده، بر سیستم ایمنی اثر گذاشته و رشد تومور را مهار میکنند، اما آشکار نیست که کدام فعالیت اینترفرونها مسئول اثر معالج آنها بر روی بیماری ام اس میباشد.
انواع اینترفرون به صورت زیر میباشند:
- اینترفرون نوع یک
- اینترفرون نوع دو
اینترفرون نوع یک
اینترفرون آلفا (اینترفرون لکوسیت) با لکوسیتهای آلوده به ویروس و غیره ساخته میشوند. اینترفرون بتا (اینترفرون فیبروبلاست) با فیبروبلاستهای آلوده به ویروس یا سلولهای اپیتلیال آلوده به ویروس و غیره ساخته میشود.
اینترفرون نوع دو
اینترفرون گاما (اینترفرون ایمنی) با سلولهای T فعالشده و سلولهای NK خاصی تولید میشوند. اینترفرون گاما در پاسخ به تحریک آنتیژن (شامل آنتیژنهای ویروسی) یا میتوژن از لیمپوسیتها ساخته میشوند.
گلینیا (فینگولیمود)
فینگولیمود یک درمان برای ام اس عود کننده بسیار فعال میباشد. نام تجاری این دارو، گلینیا است. به نظر میرسد که انواع خاصی از سلولها در سیستم ایمنی شما، به نام سلولهای T و B، علت بسیاری از آسیبها در بیماری MS باشند.
این سلولها به طور طبیعی ویروسها و باکتریهایی که به بدن شما وارد میشوند را میکشند اما در ام اس، اینها باعث آسیب به اعصاب میشوند. فینگولیمود باعث میشود که این سلولها پس از ساخته شدن، نتوانند غدد لنفاوی را ترک کنند.
به این معنی که تعداد کمتری از این سلولها به مغز و ستون فقرات میرسند، جایی که آنها به پوشش (ملین) اطراف اعصاب حمله میکنند. فینگولیمود قرصی است که شما یک بار در روز مصرف میکنید.
عوارض جانبی محتمل فینگولیمود (گیلنیا)
اگر هر کدام از واکنشهای آلرژیک زیر را مشاهده کردید، بلافاصله با اورژانس تماس بگیرید:
- ایجاد توده
- تنفس دشوار
- تورم در صورت، لبها، زبان یا گلو
ریتوکسیماب در ام اس
ریتوکسیماب یک آنتیبادی مونوکلونال در مقابل پروتئین CD20 است، که مقدمتا در سطح سلولهای B سیستم ایمنی یافت میشود. ریتوکسیماب، باعث تخریب سلولهای B شده و برای درمان بیماریهایی که با تعداد بیش از حد سلولهای B، فعالیت زیاد سلولهای B، یا بد شکلی سلولهای B مشخص میشوند، مورد استفاده قرار میگیرد.
اینها شامل بسیاری از لنفومها، لوسمیها، وازنشها (رد پیوند اعضای بدن) و اختلالات خود ایمنی میباشند.
عوارض جانبی محتمل ریتوکسیماب (ریتوکسان)
اگر هر کدام از این نشانههای واکنش آلرژیک را داشتید، به دنبال رسیدگی فوری پزشکی باشید:
- تورم
- تنگی قفسه سینه
- مشکل در تنفس
- تورم صورت، لبها، زبان یا گلو
برخی از افرادی که تزریق ریتوکسیماب را دریافت میکنند، دارای واکنش به تزریق میباشند (در طول ۲۴ ساعت بعد از تزریق دارو به درون رگ). اگر موارد زیر را احساس کردید فورا پزشک خود را مطلع کنید:
- سرگیجه
- ضعف
- گیجی
- کوتاهی تنفس
- درد قفسه سینه
- تنفس همراه با خس خس
- سرفه ناگهانی
- طپش قلب یا احساس لرزش در قفسه سینه شدید،
داروی تیسابری
در صورتی که بیماری به علائم واقعی نرسیده باشد و به زودی تشخیص داده شود، لکوآنسفالوپاتی چند کانونی پیشرونده (PML) در بیماران مبتلا به مولتیپل اسکلروزیس (MS) که با تیسابری (ناتالیزوماب) درمان شده اند، با نتایج بهتری مرتبط هستند.
ضایعات مغزی محدود و پاسخهای ایمنی محافظت شده، نیز در بیمارانی که بهتر تغذیه میکنند، مشاهده شده است، اما محققان تاکید میکنند که یافتههای آنها هنوز قطعی نیست و اندازه کوچک مطالعه را مدنظر دارند.
احتمال دارد که برخی افراد دارای واکنش آلرژیک به تیسابری باشند. علائم این آلرژی شامل موارد زیر است:
- ایجاد تودهها
- خارش
- مشکلات تنفسی
- درد قفسه سینه
- حالت تهوع
- گر گرفتگی
- گیجی
- بیرون ریختن دانه
پس از دریافت دارو، میبایست تقریبا یک ساعت در مطب پزشک بمانید تا از عدم وجود واکنش آلرژیک اطمینان حاصل کنید.
داروی تکفیدرا
تکفیدرا یک درمان از راه دهان است که شامل کپسولهایی است که دو مرتبه در روز مصرف میشوند. تکفیدرا، که به صورت رسمی به نام BG-12 شناخته میشود، دی متیل فومارات میباشد، یک فرمولاسیون که به صورت خاص برای استفاده توسط افراد مبتلا به مولتیپل اسکلروزیس ساخته شد.
یک ترکیب مرتبط شیمیایی، به نام فومادرم (دی متیل فومارات و فوماریک اسید استرز) به مدت چند ده سال، در دوزهای بالاتر برای درمان فورانهای حاد پسوریازیس استفاده میشد.
گرچه مکانیسم دقیق عمل آن شناخته شده نیست، اما اینطور تصور میشود که تکفیدرا سلولها و مولکولهای ایمنی را مهار کرده و ممکن است خواص آنتی اکسیدانی داشته باشد که میتوانند در مقابل آسیب به مغز و ستون فقرات محافظت کنند.
عوارض جانبی احتمالی تکفیدرا
تکفیدرا میتواند باعث ایجاد عوارض جانبی جدی شامل موارد زیر باشد:
- واکنش آلرژیک (مانند تورم، تجمع، تورم در صورت، لبها، دهان یا زبان و دشواری تنفس)
- PML که یک عفونت نادر مغزی است که معمولا به مرگ یا ناتوانی شدید میانجامد.
- کاهش در تعداد گلبولهای سفید خون: پزشک باید آزمایش خون را پیش از شروع درمان با تکفیدرا و در زمان درمان بر روی شما انجام دهد.
- مشکلات کبد: پزشک باید آزمایشات خون را برای بررسی عملکرد کبد، پیش از شروع درمان با تکفیدرا و در صورت نیاز در طول درمان با آن، بر روی شما انجام دهد. اگر هر کدام از این عوامل را که نشاندهندهی مشکل کبدی هستند، در طول درمان مشاهده کردید، پزشک خود را بلافاصله مطلع کنید.
فیزیوتراپی بیماران ام اس
متخصص مغز و اعصاب در طول درمان، فیزیوتراپی ام اس و روشهای دیگری را برای کنترل علائم شما تجویز میکند. آگاهی و رعایت موارد زیر میتواند به شما کمک کند:
- متخصص فیزیوتراپی میتواند به شما ورزشهایی را آموزش دهد که قدرت و تعادل خود را حفظ کنید و خستگی و درد را کنترل نمایید.
- متخصص کاردرمانی میتواند روشهای جدیدی را برای برخی امور آموزش دهد تا کار کردن و مراقبت از خود آسانتر شود.
- در صورتی که در راه رفتن مشکل پیدا کنید، عصا، واکر یا بریسها میتوانند به شما کمک کنند.
- همراه با درمان میتوانید اقداماتی را برای تسکین علائم ام اس انجام دهید.
- بطور منظم ورزش کنید و از گرمای شدید پرهیز کنید تا انرژیتان افزایش یابد.
- با پزشک در مورد انجام یوگا جهت کاهش خستگی یا استرس مشورت کنید.
- مراقب سلامت روانی خود نیز باشید.
- درخواست کمک از خانواده، دوستان یا مشاور برای کنترل استرس یا اضطراب موثر است.
- گروههای حمایتی نیز محلی عالی برای ارتباط با سایر افراد مبتلا به ام اس میباشند.

مراقبتهای جانبی
برخی مراقبتهای جانبی که بیماران ام اس به آن نیاز دارند عبارتند از:
- بیماران میتوانند در انجام امور روزانه، صحبت کردن و راه رفتن مشکل داشته باشند.
- درمانها میتوانند علائم را کاهش دهند و پیشرفت بیماری را آهسته کنند.
- بیماران ام اس ممکن است نیاز به وسایل کمکی متعددی مانند عصا، واکر یا ویلچیر و دستههای مخصوص برای برس و مسواک داشته باشند.
راه های پیشگیری از بیماری ام اس
هیچ روش خاصی برای پیشگیری از ام اس وجود ندارد، اما با انجام برخی اقدامات میتوان احتمال ابتلا به ام اس را کاهش داد. این اقدامات شامل موارد زیر است:
- دریافت ویتامین D
- خوردن میوه به مقدار کافی
- قطع مصرف نوشیدنیهای رژیمی
- عدم مصرف لبنیات پرچرب
- پرهیز از چربیهای اشباع
- قطع مصرف الکل
دکتر رخصتیزدی، متخصص بیماری ام اس در تهران
دکتر حمیدرضا رخصت یزدی، متخصص بیماری ام اس در تهران است که خدمات تخصصی در این زمینه به بیماران ارائه میدهد. برای دریافت نوبت ویزیت توسط بهترین دکتر ام اس در تهران با ما در ارتباط باشید.







5 دیدگاه ها