علاوه بر درمان دارویی صرع که بسیاری از افراد برای کنترل حمله های تشنجی استفاده میکنند، روش های غیر دارویی درمان صرع مانند جراحی و رژیم غذایی نیز میتواند مفید باشد. در این مقاله درباره درمان غیر دارویی صرع صحبت میکنیم.
بیماری صرع چگونه ایجاد می شود؟
گاهی اوقات ضایعههای مغزی با ایجاد اختلالاتی در عملکرد سلولهای قشری مغز بعد از مدتی سبب بروز حملات تشنجی میشوند. مانند ضایعههای ناشی از تومورها، سکتهها و ضربههای مغزی.
نکته قابل توجه این است که انسانها در هنگام رشد در دوره جنینی خود، بسته به جنس، رشد مغزی متفاوتی دارند. مثلا تکامل مغزی در جنین دختر هنگام پنج ماهگی مرحله حساسی است، در صورتی که در جنین پسر این تکامل در نه ماهگی رخ میدهد، بنابراین چون هنگام زایمان خطر نارسایی اکسیژن به مغز نوزاد وجود دارد، این خطر برای نوزاد پسر، بیشتر است.
حساسترین قسمت مغز به کمبود اکسیژن، ناحیه گیجگاهی است. بنابراین در موارد نارسایی اکسیژن، حین زایمان این ناحیه صدمه میبیند و موجب بروز ضایعهای در این قسمت میشود.
بعد از گذشت زمان طولانی که چند سال ممکن است طول بکشد، منطقه صدمه دیده دچار فرآیندی میشود که حمله های تشنجی را ایجاد میکند و فرد دچار بیماری صرع میشود.
روش های درمان بیماری صرع
منطقی به نظر میرسد که با جراحی مغز و برداشت ضایعه ایجاد شده در مغز، تشنج های بیمار را کنترل کرد. ولی باید توجه داشت که روش اصلی و انتخاب اول، درمان صرع با دارو است.
روش های غیر دارویی درمان صرع منحصر به مواردی است که اولا بیمار به درمان دارویی پاسخ نداده باشد و ثانیا نوع و تعداد حمله های صرع به شکلی باشد که زندگی عادی فرد را از نظر فیزیکی و روانی مختل کرده باشد.
درمان غیر دارویی صرع شامل موارد زیر است:
- جراحی بر روی مغز
- تحریک عصب واگ
- رژیم کتوژنیک
درمان صرع با عمل جراحی
این روش در موارد خاص و فقط در 10 تا 20 درصد بیماران مبتلا به حمله های تشنجی غیرقابل کنترل انجام میشود و تنها در بعضی بیماران، جراحی صرع باعث توقف کامل تشنج ها میشود.
در بقیه موارد یا صرع به صورت نسبی کنترل میشود یا اینکه هیچ تغییری در تشنج ها ایجاد نمیشود و غالبا بعد از عمل جراحی نیز نیاز به مصرف داروهای ضد صرع ادامه مییابد.
جراحی مغز برای درمان صرع انواع مختلف دارد. دو روش اصلی و عمده آن عبارتند از:
- برداشتن محل اصلی تولید کننده امواج تشنجی
- قطع راههای ارتباطی در مغز
برداشتن محل اصلی تولید کننده امواج تشنجی
گاهی امواج الکتریکی غیرطبیعی که منجر به حمله های تشنجی میشوند از یک کانون موضعی مشخص منشـا میگیرند و سپس در تمام قشر مغز منتشر میشوند. در این صورت برداشتن کانون مولد تشنج می واند از انتشار امواج صرعی و حملههای بالینی جلوگیری نماید.
قطع راههای ارتباطی در مغز
گاه امواج الکتریکی غیرطبیعی از یک کانون دائمی و مشخص منشا نمیگیرند، بلکه به طور منتشر در کل مغز شروع میشوند. در این گونه موارد قطع راههای ارتباطی بین دو نیمکره مغزی باعث قطع امواج منظم سراسری مغز شده و در نتیجه حمله صرع کنترل میشود.
این روش در صرع هایی مانند صرع آتونیک (حمله ناگهانی از دست رفتن تون عضله و افتادن لحظهای و آنی) که یک کانون مشخص برای برداشتن وجود ندارد، کاربرد دارد.
تحریک عصب واگ VNS)VAGUS NERVE STIMULATION)
VNS یک روش جدید درمان صرع است که مناسب انواع صرع های غیرقابل کنترل میباشد و میتواند در بسیاری از مواقع تعداد حمله های تشنجی را کاهش دهد. این روش در سال ۱۹۸۵ توسط ژاکوب زابارا پیشنهاد شد و بعد از مطالعههای تجربی بر روی حیوانها و سپس بر روی انسان به تدریج تکامل یافت و در حال حاضر بر روی بیشتر از ۱۰ هزار نفر در دنیا به کار گرفته شده است.
این مسئله ثابت شده است که عصب واگ به عنوان عصب دهم مغزی، به میزان بیش از ۶۰ درصد توان سیستم نباتی بدن را جهت کنترل قلب، ریهها و دستگاه گوارش به عهده دارد.
هنگامی که این عصب بهطور ناخودآگاه از طریق سیستمهای داخلی مغز تحریک میشود، موجب کاهش ضربان قلب و افزایش حرکات روده میشود. در حقیقت باید گفت که عملکرد این عصب در زمانی که انسان نیاز به آرامش و آسایش دارد و از طرف هیچ عامل خارجی تهدید نمیشود، حداکثر توان خود را خواهد داشت.
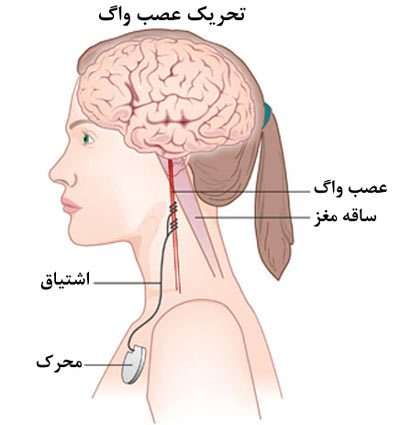
در این روش یک محرک کوچک (PACEMAKER) زیر پوست گردن، نزدیک عصب واگ در قسمت چپ کاشته میشود. این محرک، عصب واگ را در فاصلههای زمانی معینی تحریک میکند و با انتشار این تحریکها از طریق عصب به مغز، فعالیت تشنجی متوقف میشود.
آمار گزارش شده در مطالعههای مختلف در رابطه با تاثیر VNS متفاوت است، اما به طور کلی VNS در موارد محدودی باعث توقف کامل حملهها میشود.
در بعضی آمارها در ۶۰ در صد موارد، حملهها یا از بین رفته و یا کاهش یافتهاند و در برخی دیگر در ۳۰ درصد موارد کاهش حداقل ۵۰ درصد حمله های تشنجی گزارش شده است.
همچنین این روش در افراد بالای ۱۲ سال با تشنج های مقاوم به درمانی که به صورت موضعی شروع میشوند، به کار گرفته شده است. لیکن در افرادی که جراحی بر روی آنها موثر است (مانند برداشتن ضایعه کانونی در مغز)، به دلیل تأثیر بیشتر آن در کنترل تشنج ها، قبل از VNS انتخاب اول جراحی است.
از جمله عوارض تحریک عصب واگ خشونت صدا است که در اکثر بیمارانی که VNS دارند، اتفاق میافتد. از عوارض دیگر سرفه، گلودرد، خواب رفتگی (گزگز کردن) و احساس تنگی نفس است و ممکن است موجب مشکلات تنفسی زمان خواب نیز شود که این نکته مهم است و قبل از انجام VNS باید تشخیص داده و درمان شود.
مزیت اصلی VNS فقدان عوارض دارویی مانند خواب آلودگی، خستگی، سرگیجه یا گیجی و منگی است. همچنین خلق و خوی و اعتماد به نفس فرد را بهتر میکند. اما بهرحال این یک روش جراحی است و عوارض عمومی مربوط به یک جراحی را دارد و باطری دستگاه نیز باید هر ۳ تا ۱۰ سال تعویض شود.
درمان صرع بدون دارو و از طریق تحریک عصب واگ مناسب افراد زیر است:
- افرادی که کاندید خوبی برای روش جراحی نیستند.
- افرادی که افرادی کهتشنج های مکرر دارند.
- پیشرفت آهسته و تدریجی در تشنج ها دارند.
تاثیر رژیم غذایی کتوژنیک در صرع (KETOGENIC DIET)
از قرنها پیش رژیم درمانی خاص و طولانی مدت در درمان بسیاری از بیماریها از جمله صرع به کار گرفته شده است. تاثیر رژیم درمانی بر روی کنترل حمله های تشنجی مثبت بوده و منجر به استفاده علمی و بالینی رژیمهای خاص از سال ۱۹۲۰ شد که به رژیم کتوژنیک معروف شد.
در این رژیم غذایی کربوهیدرات ها محدود شده و ۹۰-۸۰ درصد کالری از طریق چربی به بدن میرسد. از سوخت و ساز چربی در کبد، موادی آزاد و وارد خون میشود که کتون نامیده میشوند.

در این رژیم با توجه به اینکه کربوهیدرات بسیار کمی به بدن میرسد، سلولهای مغزی به اجبار مواد کتونی موجود در خون را جذب میکنند و از آنها برای متابولیسم (سوخت و ساز) خود استفاده میکنند.
در نهایت حاصل این تغییر متابولیسم، افزایش گابا در پایانه عصبی است. (گابا GABA نوعی واسطه شیمیایی در مغز است که اثر مهاری بر روی حمله های تشنجی دارد) رژیم کتوژنیک در کودکان بین ۱۲-۱ سال (بیشتر ۵-۲ سال) استفاده میشود.
در نوجوانان و افراد بالغ به دلیل تکامل مغزی، سلولهای عصبی ۵-۴ برابر کمتر از سلولهای مغزی کودک توانایی برداشت مواد کتونی را دارند، لذا این روش درمانی در نوجوانان و بالغین چندان موثر نیست (گرچه بررسیهایی در اثر بخشی آن در بالغین نیز انجام شده است که نیاز به مطالعات بیشتر دارد)
این رژیم در تمام تشنج های مقاوم به درمان کاربرد دارد و باعث کاهش تشنج ها در نیمی از بیماران میشود.